Les quatre outils de mesure de l’accessibilité aux soins
L'accès aux soins de santé passe par des indicateurs fiables et reconnus. C'est l'objet du travail du Haut Conseil pour l'avenir de l'assurance maladie. Les graphiques issus du rapport du Hcaam ont été ajoutés par la rédaction.
Le Haut Conseil pour l’avenir de l’assurance maladie (Hcaam) a repéré quatre outils de mesure de l’accessibilité financière des soins. Ce Haut Conseil est composé des partenaires sociaux, de professionnels de santé, d’association de malades, de hauts fonctionnaires spécialisés dans les sujets de la santé, d’administrateurs de caisses et de personnes qualifiées. Ce qui suit fait consensus et a été voté à la majorité, sauf FO contre et des abstentions de professionnels de santé.
1. Reste à charge avec l’assurance maladie
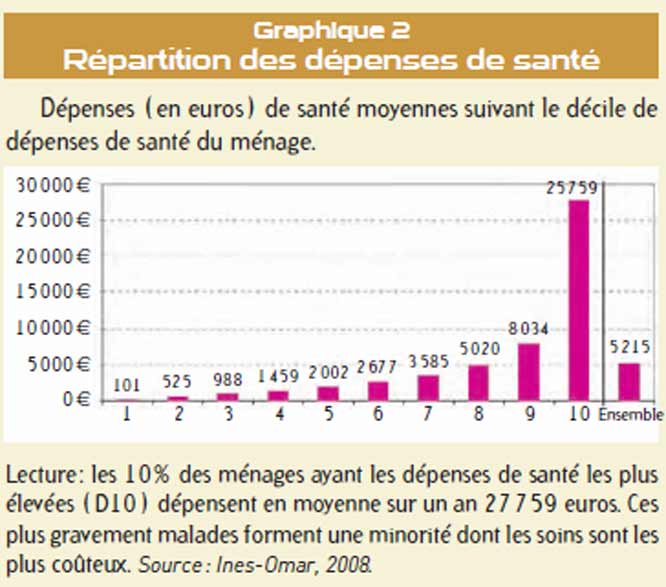
Le premier outil de mesure est le reste à charge après paiement par l’assurance maladie. C’est un peu la base de notre système universel. Chacun contribue selon ses moyens et reçoit selon ses besoins. En moyenne, il est à 75 % avec des différences considérables (voir article précédent). Néanmoins, il assure la fonction de solidarité, puisqu’il assure plus fortement les personnes qui ont le plus de besoins.
2. Reste à charge avec la complémentaire
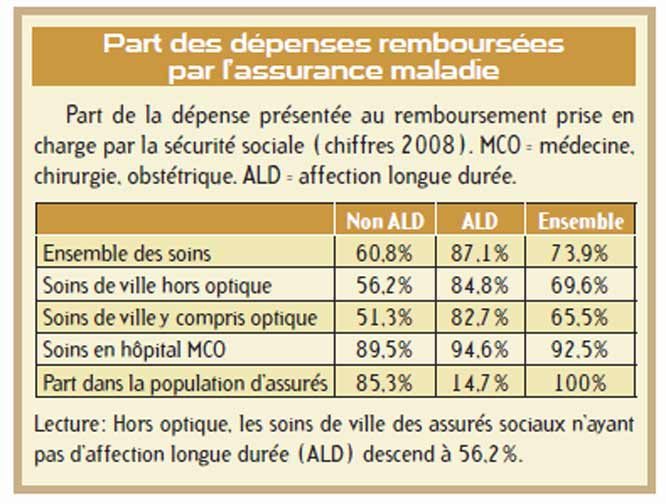
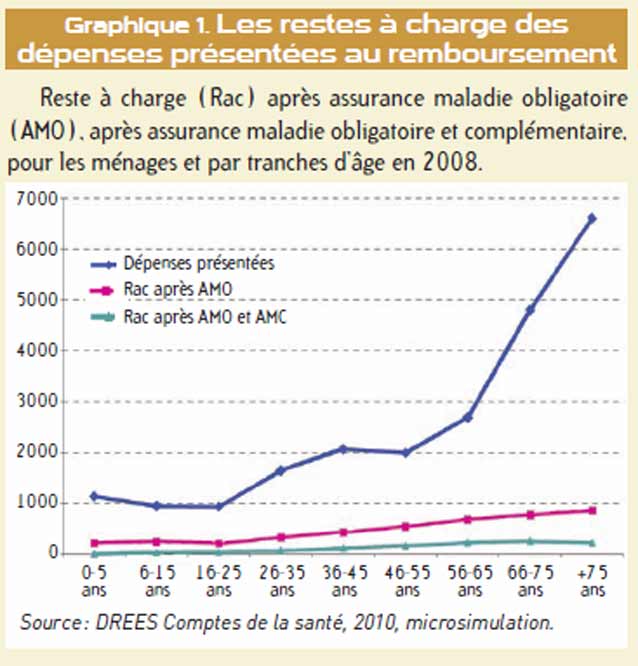
Le deuxième outil de mesure est le reste à charge après intervention des complémentaires, aujourd’hui 7 % de la population n’en dispose pas. Le reste à charge après intervention des deux (régime de base + complémentaire) est croissant avec l’âge. Pendant longtemps, les pouvoirs publics considéraient que plus les personnes étaient âgées, plus elles étaient en ALD et mieux elles étaient remboursées. Sauf que s’il vous reste à charge 5% de 10 000 euros, cela fait plus de reste à charge que 30% de 250 euros !
En moyenne, chaque assuré a un ticket modérateur de 260 euros par an sans tenir compte des dépassements. La prise en charge de ces dépassements amène le reste à charge moyen à 410 euros. Enfin, l’hospitalisation de longue durée, peut entraîner le règlement de sommes supérieures à 1 000 euros, cela concerne environ 10% des assurés hospitalisés.
Sur ce sujet, un travail est en cours avec l’Unocam (Union nationale des organismes complémentaires d’assurance maladie) pour voir ce qu’ils prennent en charge, comment, pour qui, de façon à analyser tout cela.
L’Irdes, financé au principal par la Cnam, fait les études et met en place des croisements de données pour étudier la charge financière des populations après sécurité sociale et complémentaires.
3. Informer sur des soins efficients
Le troisième outil est représenté par les indicateurs d’accessibilité financière sur des soins efficients, pour lesquels des études ont été demandées.
L’assurance maladie, sur le site « ameli.fr », a commencé à mettre des données sur les tarifs pratiqués. Puis elle fournira des données sur la qualité, le taux de maladies nosocomiales sur tel établissement, taux de reprise après opération… Il s’agit donc de bien rembourser les bons soins.
4. Analyser les situations conduisant à renoncer à des soins
Le quatrième outil est l’examen des situations dans lesquelles les personnes sont conduites à renoncer à des soins qui seraient pourtant nécessaires. Phénomène complexe car il fait intervenir de nombreux facteurs. Il faudra suivre ces situations dans le temps. Pourtant 92% de la population déclare bénéficier d’une couverture complémentaire, dont 4 % au titre de la CMU-C. Et 8 % de la population déclare ne pas en bénéficier.
Mais on constate 29 % de renoncements aux soins. Regardons quelle est la part des motifs financiers et celle des autres motifs : culturels, âge, problèmes d’accessibilité...
Nous devons veiller à ce que l’évolution de notre système n’éloigne pas une partie de la population des soins alors qu’il est fait justement pour leur favoriser l’accès. On a donc besoin d’en savoir toujours plus pour bien mesurer si le principe de solidarité est toujours d’actualité et s’il s’applique à tout le monde ; ne pas rester dans les moyennes, mais bien regarder catégorie par catégorie, tranche d’âge, lieu d’habitation, niveau socioculturel.
À revenu égal, les professions enseignantes vont beaucoup plus en prévention et en dépistage que les commerçants et artisans. Ce n’est donc pas seulement un problème de revenu, même si l’aspect financier pèse beaucoup.
En savoir plus :
Rapport annuel 2011. L’assurance maladie face à la crise. Mieux évaluer la dépense publique d’assurance maladie : l’ONDAM et la mesure de l’accessibilité financière des soins : www.securite-sociale.fr. Voir aussi www.irdes.fr.